Digitalisierung in der Medizin – Chance oder Risiko?
Einzug in allen Branchen
von Prof. Dr. Katrin Skerl
Die Digitalisierung ist ein fester Bestandteil unserer heutigen Welt. Längst sind es nicht mehr nur die Jugendlichen, die beständig ihr Smartphone dabeihaben. Einige von uns sind von den neuen technischen Möglichkeiten fasziniert, andere finden sie befremdlich oder gar beängstigend. Die Digitalisierung der Industrie und der Arbeitswelt erfordert ein Umdenken für viele von uns. Einige Berufe werden durch die Automatisierung hinfällig. Daher ist es verständlich, dass sie insbesondere von älteren Menschen kritisch betrachtet wird. Gerade die Vorstellung einer digitalisierten Medizin ist für einige beunruhigend.
Die Digitalisierung der Medizin ist allerdings schon seit längerem keine Zukunftsmusik mehr, sondern bereits im Alltag integriert. Mit Selbstverständlichkeit überreichen Patienten heute die Chipkarte ihrer Krankenkasse an der Anmeldung beim Arzt, wodurch direkt persönliche Daten der Patienten eingelesen werden können. Während der Sprechstunde benutzen schon heutzutage die meisten Ärzte spezielle Computerprogramme, um die Daten der Anamnese sowie der verschriebenen Medikamente zu dokumentieren und Rezepte direkt ausdrucken zu lassen. Schaut man ins europäische Ausland, ist die Digitalisierung bereits sogar noch weiter fortgeschritten. So ist es beispielsweise in Frankreich üblich, Arzttermine online zu buchen oder Blutergebnisse via E-Mail abzurufen. Deutschland steht im Vergleich also jetzt schon hintenan. Dabei hat die Digitalisierung viele Vorteile, von denen insbesondere Menschen in ländlichen Regionen profitieren können.
Computerunterstützte Diagnostik
Entdeckt der Arzt Auffälligkeiten, so wird der Patient mit einer Vielzahl von Bildgebungsmodalitäten untersucht. Dazu gehören Röntgen, Computertomographie (CT), Magnetresonanztomographie (MRT) sowie Ultraschall. Längst werden diese Bilder digital aufgenommen. Die Zeiten, in denen Patienten mit Röntgenbildern in Umschlägen durch die Klinikhallen eilten, sind Vergangenheit. Der Radiologe hat direkt über den PC Zugriff auf die Bilder, die auf großen Spezialbildschirmen gesichtet werden können. Dank der digitalen Form kann der Radiologe beliebige Bildausschnitte vergrößern und so kritische Stellen genauer evaluieren. Ebenso ist eine Nachbereitung der Bilder möglich, um die in den Bildern vorhandenen Informationen hervorzuheben oder zu erschließen. Dies geschieht u. a., indem die Bilder der verschiedenen Methoden kombiniert und überlagert werden. Ist es beispielsweise in einem Röntgenbild unklar, ob ein hellerer Bereich durch einen Tumor oder durch Kalzifikationen, ein zumeist harmloses Zeichen für Gewebeveränderungen, hervorgerufen wird, kann eine Fusion mit Ultraschallbildern, bei denen Tumorgewebe und Kalzifikationen deutlich unterschieden werden können, hilfreich sein. Daher fördert die Bildfusion, d. h. die Überlagerung der Bilddaten, die akkurate Diagnose, etwa zur Erkennung von Krebsgeschwüren.
Computeralgorithmen werden außerdem entwickelt, um die diagnostischen Bilddaten automatisch auszuwerten. Vorreiter ist hierbei die automatische Auswertung von Mammographiebildern, sprich Röntgenbildern der weiblichen Brust, die bei regelmäßigen Vorsorgeuntersuchungen aufgenommen werden. In den USA wird die automatische Auswertung bereits als gängige Zweitmeinung akzeptiert. Kritisch ist hierbei jedoch, dass die Algorithmen auf eine möglichst hohe Sensitivität, also eine hohe Detektionsrate, optimiert werden, was zu einer hohen Rate an Fehldiagnosen führt. Die finale Bewertung obliegt somit noch immer dem Mediziner. Zahlreiche Studien belegen, dass mit Einbindung der computerunterstützten Diagnostik die Rate der Fehldiagnosen bei gleichzeitiger Reduktion der Auswertungszeit gesenkt wird.
Längst wird die computerunterstützte Diagnostik auch in anderen Bildgebungsmodalitäten wie CT, MRT oder Ultraschall angewendet. Dort gibt es sowohl semiautomatische wie auch vollautomatische Ansätze. CT und MRT scannen den menschlichen Körper, indem sie Schnittbilder in kurzen, einstellbaren Abständen aufnehmen. Daher generieren sie Datensätze mit sehr vielen Bildern, die die Radiologen anschließend hinsichtlich Auffälligkeiten evaluieren. Diese Tätigkeit erfordert ein hohes Maß an Konzentration und ist sehr zeitaufwendig.
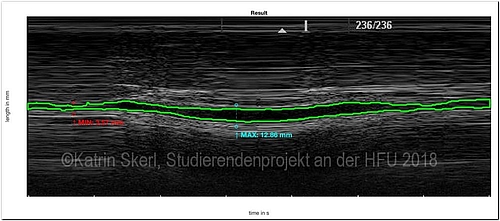
Computeralgorithmen können hier helfen, durch eine Vorselektion die Anzahl der zu betrachtenden Schnittbilder zu reduzieren. Bestrebungen gehen dahin, durch verbesserte Algorithmen die Diagnose weiterhin zu erleichtern, bei wenigstens gleichbleibend guter Diagnostik. Der große Nachteil von CT- oder auch MRT-Scannern sind ihre hohen Kosten in Anschaffung und Betrieb. Ultraschall hingegen ist deutlich kosteneffizienter, ohne Gesundheitsrisiken für den Anwender oder Patienten. Deshalb sind Ultraschallgeräte in vielen Arztpraxen und sogar in Rettungswägen vorhanden. Ultraschallbilder werden über einen handgeführten Ultraschallwandler aufgenommen, jedoch ist die Auswertung der Ultraschallbilder nicht trivial. Aus diesem Grund spielt die Erfahrung der Anwender eine wichtige Rolle. Hier hat die computerunterstützte Auswertung ein hohes Potenzial, die Diagnose signifikant zu verbessern. Klinische Studien haben gezeigt, dass die Computeralgorithmen eine ebenso gute Diagnose erzielen können wie etablierte Experten.
Computerunterstützte Chirurgie
In den frühen 1990er-Jahren erreichte die Chirurgie einen Meilenstein, als die minimalinvasive Chirurgie eingeführt wurde. Heutzutage sind durch die sogenannte Schlüsselloch-Chirurgie bereits viele Operationen ohne das großflächige Öffnen des Körpers möglich. Das Auftreten von Komplikationen wie Infektionen konnte deutlich gesenkt werden und die Überlebenschancen des Patienten sind signifikant höher. Allerdings hat die minimalinvasive Chirurgie auch Nachteile für den Operator. So ist das Sichtfeld des Chirurgen beschränkt auf den Ausschnitt der eingeführten Kamera. Zusätzlich wird die Sicht durch Rauchentwicklungen oder Blut erschwert. Daher ist die Navigation während der Operation schwierig. Seit neuestem ist es möglich, mit Hilfe der Augmented Reality verschiedene Gewebearten wie Blutbahnen oder Tumore hervorzuheben. Dazu werden die Bilder der Operationskamera durch Computeralgorithmen entweder direkt oder unter Einbeziehung präoperativer Bilddaten ausgewertet. Hier kommen zum Teil ähnliche Algorithmen wie bei der Auswertung diagnostischer Bilddaten zum Einsatz.
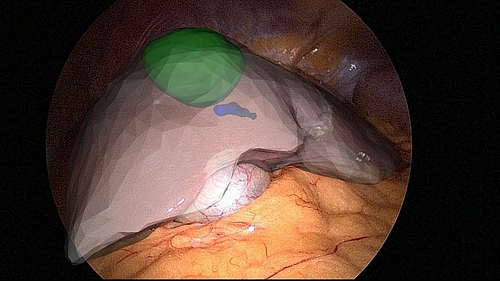
Insbesondere die Fusion mit präoperativen Bilddaten und Einblendung der Daten in Echtzeit im Bild der Operationskamera sind aktuelle Forschungsthemen. Einige Ansätze sind sehr weit fortgeschritten, sodass sie bereits Einzug in die klinische Anwendung finden. Allerdings beruhen diese zumeist auf der Annahme, dass sich die Organe nicht verformen. Da menschliches Gewebe elastisch ist, kommen die Verfahren bisher eher auf relativ starre Organe wie den Uterus oder die Prostata zur Anwendung. Auch diese Organe sind selbstverständlich nicht starr, und eine Abweichung der Überlagerung kann vorkommen. Eine Verbesserung der Algorithmen ist weiterhin erforderlich. Dafür wäre es hilfreich, die Elastizität des Gewebes zu kennen, um so die Verformbarkeit vorhersehen zu können. Ein neues Bildgebungsverfahren, die Elastographie, kann hier hilfreich sein. Bei der Elastographie wird die Elastizität des Gewebes entweder per Ultraschall oder MRT gemessen und im Bild angezeigt. Dabei sind sowohl quantitative wie auch qualitative Messungen möglich. Ist das Problem der Verformbarkeit gelöst, wird die Fusion von verschiedenen Bilddaten sowohl für die Diagnose wie auch für die Chirurgie verbessert. Des Weiteren könnte die minimalinvasive Chirurgie dann auch auf veränderliche Organe wie die Leber ausgeweitet werden. Die Leber ist ein stark durchblutetes Organ, das sich durch die Lebensumstände und die Gravitation verändern kann. Die akkurate Navigation ist somit besonders kritisch, wodurch die minimalinvasive Chirurgie hier bisher wenig angewendet wird.
Smartes Monitoring / Vernetzte Kontrolle der Vitalparameter
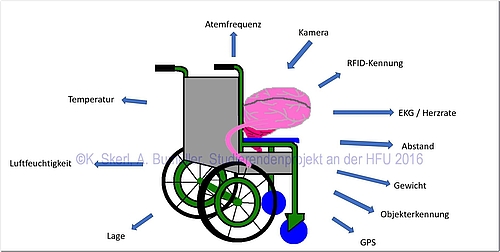
Auch in der fortlaufenden Behandlung der Patienten kann die Digitalisierung hilfreich sein. Der Fortschritt der Wundheilung kann durch modernste Kameratechnik verfolgt und mit Computerprogrammen analysiert werden. Kürzlich wurde eine Kamera vorgestellt, die es ermöglicht, für das menschliche Auge unsichtbare Parameter der Wundheilung anzuzeigen. Das Kamerasystem könnte direkt in einen Rollstuhl integriert werden, um den Heilungsprozess automatisch zu kontrollieren. Ebenso ist es möglich, andere Messsysteme und Sensoren in einen Rollstuhl oder einen Rollator zu integrieren, wie es in Projekten an der Hochschule Furtwangen erprobt wird. Die Sensoren überwachen die Vitalparameter wie das EKG oder den Blutdruck und werten sie direkt auf einem integrierten Minicomputer aus. Sollten die Parameter kritisch abweichen, benachrichtigt das System automatisch einen Arzt, der Kontakt zu dem Patienten herstellt, um das weitere Vorgehen zu besprechen.
Neben den Vitalparametern ist aber auch eine Integration von Umgebungssensoren geplant. Ein GPS-Sender ermöglicht die Navigation außerhalb der gewohnten Umgebung, aber auch die Auffindung von beispielsweise dementen Patienten, die auf eine regelmäßige medizinische Versorgung angewiesen sind. Lage- oder Temperatursensoren erhöhen die Genauigkeit der Vitalsensoren. So ist eine gemäßigte Erhöhung der Herzrate bei einer bergan geneigten Strecke vermutlich kein Grund für eine Alarmmeldung. Die Kommunikation der einzelnen Komponenten untereinander trägt so zu einer optimierten Diagnose bei. Es wäre denkbar, auf diese Art und Weise alle grundlegenden Messungen wie bei der ärztlichen Routineuntersuchung durchzuführen. Die Vitalparameter werden in regelmäßigen Abständen kontrolliert, die auch kürzer sein können als die für die Routineuntersuchungen beim Arzt festgesetzten.
Vorteile der Digitalisierung
Die Digitalisierung bietet Patienten und der gesamten Gesellschaft viele Vorteile. Die computerunterstützte Bildanalyse ermöglicht eine standardisierte Bildauswertung und reduziert die Abhängigkeit vom individuellen Mediziner und dessen Erfahrung. Damit kann allen Patienten eine Bildauswertung eines Experten ermöglicht werden, ohne dass sich Patient und Mediziner im gleichen Raum befinden müssen. Die Experten praktizieren in der Regel eher in Ballungszentren und Großstädten. Daher müssen Patienten aus ländlichen Gebieten oft lange Anreisewege für eine Untersuchung auf sich nehmen. Diese Anreise ist besonders für ältere oder kranke Menschen beschwerlich. Mit der computerunterstützten Diagnostik wäre es denkbar, dass mehr Untersuchungen direkt beim lokalen Hausarzt stattfinden könnten. Dies gilt vor allem für weit verbreitete Bildgebungsmodalitäten wie Ultraschall. So kann die computerunterstützte Diagnostik weite Anreisen des Patienten vermeiden.
Ebenso profitiert die Chirurgie von der Digitalisierung. Neue Anwendungsgebiete der minimalinvasiven Chirurgie können so erschlossen werden. Mit Hilfe der computerunterstützten Navigation werden Komplikationen vermieden und die Sterblichkeitsrate weiter verringert. Tumore können vollständig entfernt werden, wenn ihre Dimensionen während der Operation dem Kamerabild überlagert werden. Dies ist besonders in der minimalinvasiven Chirurgie kritisch, da der Chirurg seinen Tastsinn nicht einsetzen kann. Eine vollständige Tumorextraktion ist maßgebend für die Heilungschancen der Patienten.
Die regelmäßige medizinische Betreuung von Patienten kann durch die Integration smarter Systeme in Therapiegeräte wie einen Rollstuhl entlastet werden. Durch die automatische Überwachung der Vitalparameter ist eine Verlängerung der Untersuchungsintervalle möglich. Die Patienten sind so weniger auf eine medizinische Versorgung angewiesen, wodurch sie länger in ihrem gewohnten Umfeld und unabhängiger bleiben. Eine Verlängerung der Untersuchungsintervalle erspart den Patienten die Anfahrt zum behandelnden Arzt, was gerade in ländlichen Gebieten sehr aufwendig sein kann. Häufiger jedoch werden diese Routineuntersuchungen im Rahmen von ärztlichen Hausbesuchen durchgeführt. Diese sind für Mediziner zeitintensiv und besonders für Landärzte nicht lukrativ, da von den Krankenkassen nur eine Pauschale entrichtet wird, die dem eigentlichen Aufwand häufig nicht gerecht wird. Die geringe Lukrativität wird als eine der Hauptursachen für den bestehenden und sich weiter zuspitzenden Mangel an Landärzten betrachtet. Die Einsparungen durch die Digitalisierung könnten daher dazu beitragen, diesen Mangel zu dämpfen. Zusätzlich könnte ein Arzt auf Grund der Zeiteinsparung mehr Patienten betreuen.
Sowohl in der Diagnostik wie auch der Chirurgie sind ebenfalls Kosteneinsparungen auf Grund der Digitalisierung möglich. Zum einen wird der tatsächliche Zeitaufwand für teure Experten durch die computerunterstützte Diagnostik sowie die gesamte Behandlungszeit verringert. Zum anderen fördert die Digitalisierung den Einsatz der minimalinvasiven Chirurgie und reduziert die auftretenden Komplikationen. Dadurch genesen die Patienten schneller und ihr Krankenhausaufenthalt wird verkürzt, wie klinische Studien belegen. Neben den offensichtlichen Einsparungen für die stationäre Betreuung kehren die Patienten auch früher in ihren Arbeitsalltag zurück, was die Kosten für Krankheitstage reduziert. Damit profitieren nicht nur die Patienten von der Digitalisierung, sondern auch die gesamte Gesellschaft.
Risiken der Digitalisierung
Jedoch hat die Digitalisierung der Medizin auch Risiken. So ist es in der Vergangenheit vorgekommen, dass medizinische Daten via Chatsoftware, u. a. WhatsApp, ausgetauscht wurden. So haben sich Mediziner beispielsweise Rat von Kollegen geholt, um komplexere Fälle richtig zu beurteilen. Eine sichere, aber gleichzeitig für Mediziner einfach zugängliche Plattform zum Austausch von Bilddaten oder medizinischen Daten im Allgemeinen ist momentan noch nicht verfügbar. Allgemein verfügbare Chatsoftware hat zumeist sehr geringe Sicherheitsvorkehrungen zum Schutz der übermittelten Daten. Dabei gelten gerade im medizinischen Feld höchste Anforderungen an den Schutz der sensiblen medizinischen Daten. Das Thema Datensicherheit ist daher momentan wohl der kritischste Punkt in der Digitalisierung. Vorfälle wie der genannte Austausch im Chat zeigen jedoch auch, dass der Bedarf zur Vernetzung gegeben ist und ein geeigneter Rahmen geschaffen werden sollte.
Das Thema Datensicherheit ist wohl das kritischste Thema für alle Aspekte der medizinischen Digitalisierung. Die diagnostischen Bilddaten könnten verfälscht werden, um beispielsweise ein bestimmtes Ergebnis herbeizuführen. Pharmazeutische Firmen könnten möglicherweise ein Interesse haben, möglichst viele positive Diagnosen, also die Diagnose einer bestimmten Krankheit, herbeizuführen, um einen möglichst hohen Absatz ihrer Medikamente zu generieren. Genauso gut könnte es aber auch passieren, dass die Software einen Fehler hat, der falsche Ergebnisse hervorruft. Mit einer Vernetzung zur Chirurgie würde ein Fehler in den diagnostischen Daten Fehler in der Chirurgie nach sich ziehen. Aus diesem Grund sind Kontrollen und Regularien zwingend notwendig.
Des Weiteren erfordern viele Anwendungen der Digitalisierung eine Internet- oder wenigstens Telefonverbindung. Gerade in ländlichen Gebieten ist eine flächendeckende Erreichbarkeit noch nicht gesichert. Außerdem geben die digitalen Systeme ein falsches Gefühl der Sicherheit. Patienten könnten sich länger in einem kritischen Zustand befinden, weil das System auf Grund des fehlenden Empfangs keine Benachrichtigung senden kann. Systeme, die für den Einsatz in ländlichen Gebieten entwickelt werden, sollten dies berücksichtigen und Alternativlösungen anbieten.
Zusammenfassung und Ausblick
Zusammenfassend lässt sich sagen, dass die Digitalisierung in der Medizin eine große Chance für Patienten, Mediziner sowie die Allgemeinheit beinhaltet. Die medizinische Versorgung kann durch die Digitalisierung verbessert werden, wovon besonders die Bewohner ländlicher Gebiete profitieren. Die momentane Abgeschlagenheit ländlicher Gebiete gegenüber Großstädten und Ballungsräumen mit gut ausgestatteten und modernen Kliniken sowie Universitätskliniken kann verringert werden. Damit ist die Digitalisierung eine große Chance, die Lebensqualität und die Heilungschancen zu erhöhen. Zusätzlich bietet sie ein hohes Einsparungspotenzial bei den Gesundheitskosten. Allerdings generiert sie auch Kosten, beispielsweise für den Ausbau der IT-Infrastruktur inklusive einer adäquaten Sicherheit.
Großer Schwachpunkt ist nach wie vor die Datensicherheit. Kommunizieren verschiedene Sensoren, Systeme oder Mediziner miteinander, ist eine Datenübermittlung zwingend notwendig. Dabei können jedoch die Daten auch abgefangen oder gar verfälscht werden. Hier können moderne Verschlüsselungsverfahren Abhilfe schaffen. Die Problematik der Datensicherheit ist ernsthaft, aber nicht unlösbar, und sollte daher der Digitalisierung nicht im Wege stehen.
Die digitalisierte Medizin unterstützt den modernen Mediziner, wird ihn jedoch zumindest auf absehbare Zeit nicht ersetzen. Die Befürchtungen, in Zukunft von einem Roboter untersucht zu werden, der dann Entscheidungen über Leben und Tod trifft, sind also unbegründet. Dafür kann die Digitalisierung Fehler wie die Wechselwirkung verschiedener Medikamente, die unwissentlich von verschiedenen Ärzten verordnet wurden, vermeiden und birgt somit auch die Chance, lebensrettend zu sein. Es kann aber auch zu Fehlern und Ausfällen kommen. Dabei darf man jedoch nie außer Acht lassen, dass sowohl in der Vergangenheit als auch in der Gegenwart Fehldiagnosen gestellt oder unnötige Operationen durchgeführt wurden und werden. Eine hundertprozentige Garantie gibt es in der Medizin nicht – weder heute noch morgen. Ein Restrisiko bleibt immer bestehen, da nichts so sehr variiert wie der Mensch.